Апиксабан у пациентов с мерцательной аритмией (результаты исследования AVERROES).
Предпосылки:
Мерцательная аритмия является распространенным нарушением ритма сердца, увеличивающим риск инсульта. Антагонисты витамина К (АВК) эффективнее аспирина в отношении профилактики инсульта у этих пациентов, однако использование АВК ограничено их узким терапевтическим окном. Кроме того, оно связано с необходимостью регулярного лабораторного контроля. Удерживать МНО в целевом диапазоне довольно трудно. У многих пациентов это приводит к тому, что 60% времени и более они находятся за рамками целевого диапазона, что снижает пользу от использования АВК и повышает риск побочных эффектов. Кроме того, около трети пациентов с высоким риском инсульта АВК никогда не получали, либо прием этих препаратов был прекращен вскоре после назначения.
Аспирин снижает риск инсульта на 20% и используется в случае невозможности назначения АВК. Комбинация аспирина и клопидогрела снижает риск инсульта на 28%, но комбинированная терапия повышает риск больших кровотечений. Безусловно, необходима разработка более оптимальных антитромботических агентов.
Апиксабан является прямым конкурентным ингибитором фактора Xа. Биодоступность составляет порядка 50%, около 25% препарата экскретируется почками. Апиксабан в дозе 2,5 мг 2 раза в день продемонстрировал эффективность и безопасность в качестве профилактического средства против тромбоэмболических осложнений после ортопедических операций. Исследование AVERROES было спланировано для оценки эффективности и безопасности апиксабана в дозе 5 мг 2 раза в день в сравнении с аспирином в дозе 81-324 мг в день у пациентов с МА, у которых прием АВК невозможен.
Методы:
В исследовании принимали участие пациенты из 522 центров (36 стран).
Критерии включения: возраст ≥50 лет, документированная по ЭКГ МА (макс – за 6 мес до момента скрининга), по крайней мере, 1 фактор риска инсульта (предшествующий инсульт или транзиторная ишемическая атака (ТИА), возраст ≥ 75 лет, артериальная гипертония (АГ), требующая терапии, сахарный диабет, требующий терапии, сердечная недостаточность (ФК II или более по NYHA на момент включения), ФВ ЛЖ ≤35%, либо документированную атеросклеротическую болезнь периферических артерий). Кроме того, пациенты должны были иметь ограничения, не позволяющие принимать АВК.
Критерии исключения: наличие патологии помимо МА, требующей длительной антикоагулянтной терапии, клапанная патология, требующая хирургического вмешательства, большое кровотечение в течение предшествующих 6 месяцев или высокий риск кровотечения (активная язвенная болезнь, количество тромбоцитов менее 100 тыс/мкл, гемоглобин менее 10 г/дл, инсульт в предшествующие 10 дней, документированная предрасположенность к кровотечению, дискразия крови), злоупотребление алкоголем или наркотическими препаратами, психосоциальные отклонения, ожидаемая продолжительность жизни менее 1 года, тяжелая почечная недостаточность (креатинин > 2,5 мг/дл (221 мкмоль/л) или расчетный клиренс креатинина < 25 мл/мин), уровень АЛТ или АСТ ≥2 верхних границ нормы, уровень общего билирубина в 1,5 раза и более превышающий верхний предел нормы, аллергия к аспирину.
Дизайн: пациенты рандомизировались к приему апиксабана 5 мг 2 раза в сутки либо аспирина 81-324 мг/сут. Сниженную дозу апиксабана (2,5 мг 2 раза в сутки) получали пациенты, которые характеризовались одним из следующих признаков: возраст ≥80 лет, вес ≤60 кг, уровень креатинина ≥1,5 мг/дл (133 мкмоль/л). Доза аспирина составляла 1-4 таблетки по 81 мг, определялась врачом- исследователем. Если пациент получал клопидогрел, он не включался в исследование, однако при возникновении необходимости в его приеме по ходу исследования производилось соответствующее назначение.
Конечные точки: первичной конечной точкой являлся инсульт (ишемический или геморрагический), либо системная эмболия. Диагноз инсульта ставился на основании типичных симптомов, длящихся как минимум 24 часа. Визуализация, доступная для большинства пациентов, включенных в исследование, не была обязательным условием подтверждения диагноза, но была рекомендована. Проведение томографического исследования требовалось для дифференциации ишемического и геморрагического инсульта.
Первичной конечной точкой по безопасности являлся эпизод большого кровотечения (снижение уровня гемоглобина на 2 и более г/дл за 24 часа, переливание 2 и более порций эритроцитарной массы, кровотечение критической локализации (интракраниальное, спинномозговое, внутрисуставное, внутримышечное, ретроперитонеальное) или фатальное кровотечение).
Другие неблагоприятные события, которые фиксировались в процессе наблюдения, были следующими: инфаркт миокарда (ИМ), смерть от сосудистых причин, смерть от всех причин, а также комбинация больших сосудистых событий.
Статистический анализ: расчетное количество пациентов, включение которых необходимо для достижения 90% статистической мощности, составляло 5600 (при регистрации 226 первичных конечных точек). Для расчета риска инсульта у пациентов использовалась шкала CHADS2. Анализ эффективности и безопасности проводился «по намерению лечить» с использованием моделей пропорционального риска Кокса и логистической регрессии. Данные по побочным эффектам сравнивались с использованием хи-квадрата.
Результаты:
В первой таблице представлены данные по исходным характеристикам пациентов:
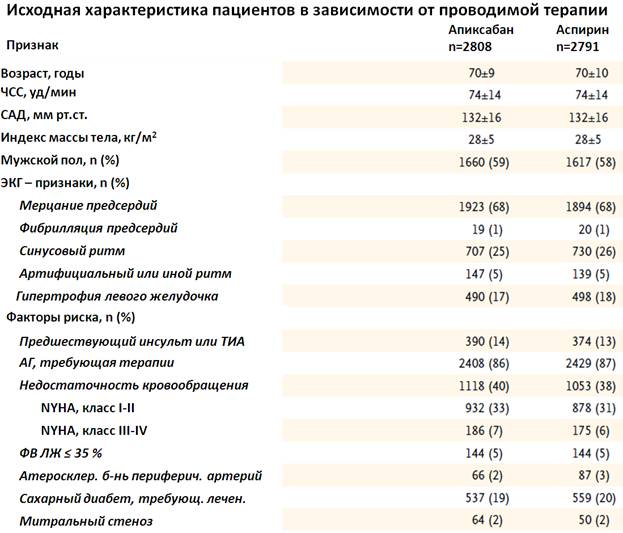
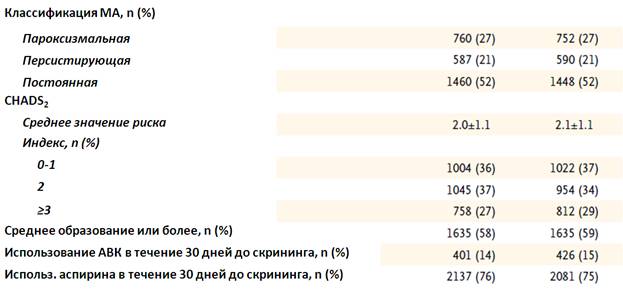

37% пациентов были включены в исследование в Северной Америке и Западной Европе. В течение 30 дней до скрининга три четверти пациентов получали аспирин, 15% - АВК.
Из 5599 включенных пациентов 2216 (40%) ранее получали АВК, но вынуждены были прекратить прием этих препаратов. У 932 из этих пациентов (42%) невозможно было удержание МНО в целевом диапазоне. У 2387 пациентов (43%) контроль МНО был невозможен. У 1195 (21%) пациентов назначение АВК расценивалось как нерациональное в связи с умеренным риском инсульта (индекс по CHADS2 0-1). 2092 пациента (37%) отказались от приема варфарина; у 815 пациентов (15%) в качестве причины была указана просто невозможность терапии АВК.
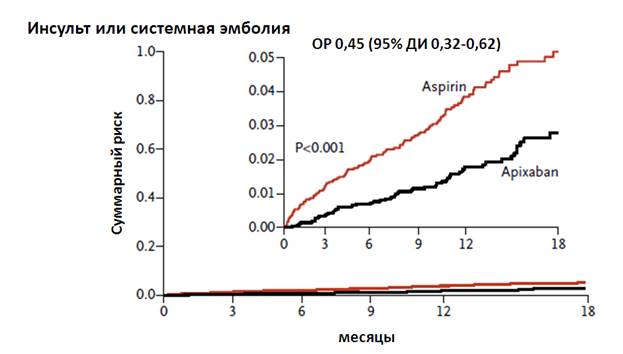
Неблагоприятные исходы: всего было зарегистрировано 51 неблагоприятных событий (1,6% в год) в группе апиксабана и 113 событий (3,7% в год) в группе аспирина (ОР 0,45, 95% ДИ 0,32-0,62, р<0,001) – см. рисунок ниже:
В таблице ниже представлена подробная структура неблагоприятных событий:
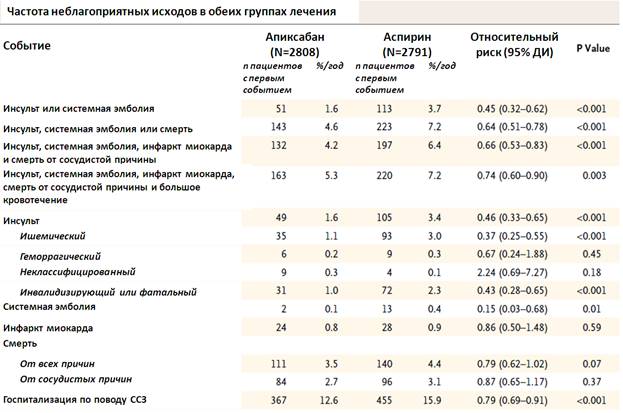
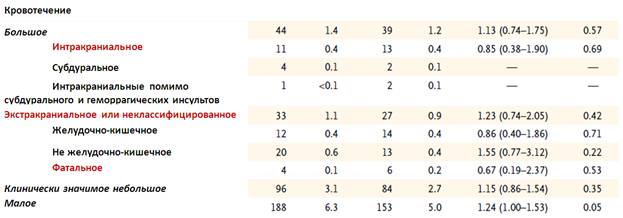
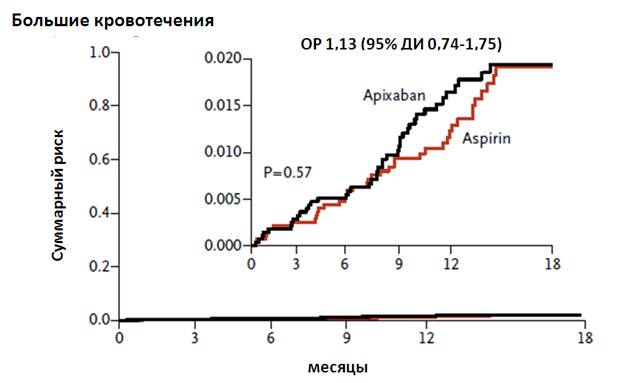
Всего было зарегистрировано 44 больших кровотечения (1,4% в год) у пациентов, получающих апиксабан, и 39 эпизодов больших кровотечений (1,2% в год) у пациентов, получавших аспирин (ОР 1,13, 95% ДИ 0,74-1,75; р=0,57):
При дополнительном анализе пациентов, находящихся на лечении исследуемыми препаратами (а не по принципу «по намерению лечить»), частота больших кровотечений на фоне приема апиксабана составила 1,4% в год, на фоне приема аспирина – 0,9% в год (ОР 1,54; 95% ДИ 0,96-2,45; р=0,07).
Частота комбинированной конечной точки инсульт/системная эмболия/инфаркт миокарда/смерть от сердечно-сосудистых причин/большое кровотечение была ниже на фоне приема апиксабана в сравнении с аспирином: соответственно, 5,3% в год против 7,2% в год (ОР 0,74, 95% ДИ 0,6-0,9; р=0,003), при анализе конечных точек только на фоне принимаемой терапии – 4% в год против 6,3% в год (ОР 0,64, 95% ДИ 0,51-0,8, р<0,001).
К концу 2 лет наблюдения частота прерывания исследуемого препарата у принимающих апиксабан составила 17,9% против 20,5% у принимающих аспирин.
Частота серьезных побочных эффектов на фоне приема апиксабана составила 22%, аспирина – 27% (Р<0,001). Контроль уровня трансаминаз проводился на каждом визите. Повышение уровня трансаминаз более 3 верхних границ норм или билирубина более 2 верхних границ норм было зафиксировано у 1% пациентов на апиксабане и у 2% - на аспирине.
Анализ подгрупп: не было выявлено значимых взаимодействий между эффектом проводимой терапии и различными тестируемыми факторами. Апиксабан был значимо лучше у пациентов, получавших ранее АВК, а также у пациентов с высоким индексом CHADS2. У тех больных, которые ранее перенесли инсульт или ТИА, отмечалось значительное снижение риска повторных событий на фоне приема апиксабана в сравнении с аспирином (2,5% в год против 8,3% в год).
Выводы:
У пациентов с мерцательной аритмией, у которых невозможен прием АВК, апиксабан в сравнении с аспирином снижает риск инсульта и системной эмболии более чем на 50% без значительного увеличения риска кровотечений.
По материалам Stuart J. Connolly, John Eikelboom, Campbell Joyne et al. Apixaban in Patients with Atrial Fibrillation. N Engl J Med 2011; 364:806-817
