Рекомендации Европейского Общества Кардиологов и Европейского Респираторного общества по ведению пациентов с ТЭЛА 2019г.: основные нововведения.
Опубликовано обновление рекомендаций Европейского Общества Кардиологов (предыдущий документ был создан в 2014г.). Ниже суммированы основные нововведения:
Диагностика и стратификация риска
1)Предложено при скрининге ТЭЛА вместо единой отрезной точки для Д-димера использовать отрезные точки, нормализованные по возрасту или клинической вероятности ТЭЛА. Отрезная точка по возрасту рассчитывается для лиц старше 50 лет по формуле «возраст х 10» мкг/л. Отрезная точка по клинической вероятности установлена таким образом: если у пациента нет ни одного клинического признака ТЭЛА, Д-димер менее 1000 мкг/л исключает ТЭЛА; если у пациента есть хоты бы 1 симптом ТЭЛА, отрезная точка – 500 мкг/л.
2) Четко сформулированы признаки гемодинамической нестабильности, определяющей высокий риск ТЭЛА: 1) остановка работы сердца, требующая реанимации; 2) обструктивный шок (гипотония менее 90 мм рт.ст. или потребность в вазопрессорах для поддержания САД более 90 мм рт.ст. при условии отсутствия дефицита объема в сочетании с признаками гипоперфузии органов-мишеней; 3) стойкая гипотония (САД < 90 мм рт.ст. или падение САД на 40 мм рт.ст. от исходного как минимум на 15 минут при условии отсутствия иных причин для гипотонии – новый эпизод аритмии, сепсис, гипорволемия).
3) Даже у пациентов низкого риска (низкий или отрицательный PESI) должно оцениваться состояние правого желудочка (по данным визуализирующих методик или лабораторных биомаркеров – тропонина или натрийуретических пептидов).
Лечение в острой фазе
1) Прямые пероральные антикоагулянты (или НОАК) - препараты первой линии (при отсутствии противопоказаний). Тактика назначения НМГ с переходом на АВК – альтернатива более предпочтительной терапии ППАКГ.
Постоянное лечение по прошествии 3 месяцев
1. Введена классификация риска повторной ТЭЛА с выделением категорий низкого (<3% в год), промежуточного (3-8% в год) и высокого (>8% в год) риска рецидива. Приведены критерии для каждой категории с использованием новой классификации факторов риска (таблица).
Категории риска повторного эпизода ТЭЛА
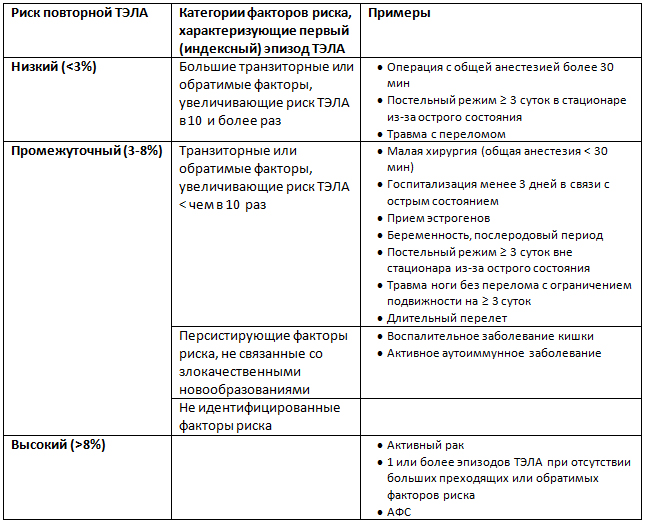
2. Пациентам с умеренным риском повторной ТЭЛА должна быть рассмотрена продленная антикоагулянтная терапия.
3. Пациентам с АФС для вторичной профилактики ТЭЛА показана постоянная терапия АВК.
4. Если пациенты получают апиксабан или ривароксабан для вторичной профилактики ТЭЛА, через 6 мес доза препаратов может быть снижена (апиксабан 2,5 мг 2 раза в день, ривароксабан 10 мг в сутки).
ТЭЛА у онкологических пациентов
1. В качестве альтернативы НМГ у пациентов с активным раком может быть использованы ривароксбан или эдоксабан (кроме поражений ЖКТ).
ТЭЛА во время беременности и послеродового периода
1. Д-димер (в сочетании с оценкой клинической вероятности) рекомендован в диагностике ТЭЛА у беременных.
2. При выявлении ТЭЛА высокого риска у беременных должно быть рассмотрено проведение тромболизиса или эмболэктомии.
3. При гемодинмической нестабильности, нарушениях дыхания, ДВС должна быть исключена эмболия амниотической жидкостью.
4. ППАКГ (НОАК) противопоказаны во время беременности и лактации.
Длительное наблюдение
1. Через 3-6 мес после эпизода ТЭЛА необходимо оценить состояние пациентов (не только наличие легочной гипертензии, но и симптомы, функциональный статус пациента, при необходимости – уровень NT-proBNP).
2. Пациентам с сохраняющейся одышкой, а также у бессимптомных пациентов с факторами риска ХТЛГ следует выполнить ЭХО-КГ. При выявлении легочной гипертензии целесообразно также провести перфузинно-вентилляционную сцинтиграфию. При наличии признаков дефектов перфузии, не совпадающих с дефектами вентиляции, пациенты должны быть переданы для дальнейшего наблюдения специалистам по хронической тромбоэмболической легочной гипертензии.
По материалам:
Stavros V Konstantinides, Guy Meyer, Cecilia Becattini, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS): The Task Force for the diagnosis and management of acute pulmonary embolism of the European Society of Cardiology (ESC), European Heart Journal, ehz405, https://doi.org/10.1093/eurheartj/ehz405
Текст: н.с. отдела клинических проблем атеротромбоза НМИЦ Кардиологии к.м.н. Шахматова О.О.
Дата публикации: 16.09.19
